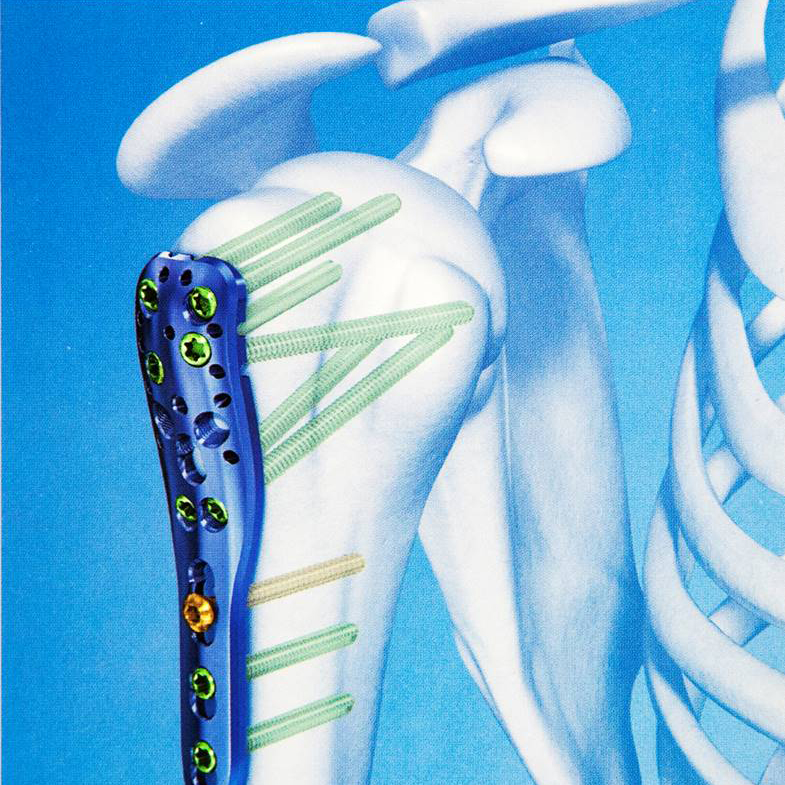
Конструкции для остеосинтеза, виды хирургической репозиции
Со времени первой операции остеосинтеза, которую провел Н. В. Склифосовский в 1875 году, изменились способы закрепления отломков, появились новые материалы.
Сейчас используют винты, штифты, пластины, другие приспособления, сделанные из медицинских сплавов титана, кобальта-хрома-молибдена, керамики, других веществ. Преимущество этих материалов в том, что они не вызывают реакции отторжения в организме пациента и позволяют использовать современные методики контроля за эффективностью лечения, в том числе МРТ.
Существуют три способа остеосинтеза плечевой кости.
Погружной
Открытым доступом или с помощью малоинвазивной техники конструкции для фиксации устанавливают непосредственно на кость (или внутрь ее):
- накостные пластины;
- интрамедуллярный остеосинтез, или внутрикостный, — штифтами или гвоздями;
- фиксация спицами, винтами, круговым проволочным швом — циркляжом;
- установка имплантов с памятью формы.
Наружный или внеочаговый
Фиксаторы ставят поверх кожи, проводя элементы конструкции сквозь отломки:
- спицевым аппаратом Иллизарова;
- стержневым аппаратом.
Комбинированный
Когда одновременно используют погружные конструкции и наружные аппараты.
Способ и длительность фиксации определяет врач-травматолог. Он учитывает:
- давность травмы, возможность повреждения сосудистых нервных пучков;
- место перелома;
- количество отломков;
- возраст пациента;
- наличие сопутствующих заболеваний или осложнений.
Для полного сращения перелома, например после остеосинтеза ключицы пластиной, достаточно от 5-6 недель до 6 месяцев, примерно через 12 месяцев фиксаторы надо удалить, даже если они не мешают. Чем дольше пациент носит погружные конструкции, тем сложнее их удалить и тем выше риск осложнений.
Показания и противопоказания к оперативной репозиции
Хирургическую репозицию с фиксацией специальными конструкциями делают при переломах плечевой кости или ключицы:
- не срастающихся после консервативного лечения;
- с осложнениями: формированием ложного сустава или развитием остеомиелитического процесса;
- расположенных внутри плечевого, локтевого или акромиально-ключичного сустава;
- с высоким риском повреждения отломками сосудов, нервов, мягких тканей;
- с вторичным смещением (после первой репозиции, фиксации гипсовой повязкой отломки снова разошлись).
Противопоказания к оперативному лечению делятся на абсолютные, при которых использование методики невозможно, и относительные, когда применить остеосинтез можно со временем, например после стабилизации общего состояния пациента. К относительным противопоказаниям относятся:
- тяжелое состояние пациента;
- развитие гнойного воспаления в зоне травмы;
- открытые переломы с обширными травмами прилежащих тканей;
- нарушения кровоснабжения плечевой кости, области плеча;
- сопутствующие заболевания в фазе декомпенсации;
- выраженный остеопороз;
- психические расстройства, в том числе эпилепсия.
Подготовка к операции
Остеосинтез — методика хирургическая, проводится с применением анестезиологического пособия. Предоперационная подготовка определяется специалистом-анестезиологом.
Травматологам нужны рентгеновские снимки поврежденного сегмента конечности и иногда — результаты КТ, МРТ или 3D-томографии. Все это нужно, чтобы выбрать оптимальный способ фиксации, сократить объем и время операции с использованием малоинвазивных методик.
За день до операции необходимо соблюдать предоперационную подготовку, назначенную врачом.
Ход и продолжительность операции
Операция остеосинтеза длится от 1,5 до 3 часов. Продолжительность оперативного вмешательства зависит от зоны перелома, количества отломков и прочих факторов. Во время процедуры остеосинтеза врач-хирург сначала совмещает осколки костей, затем фиксирует их конструкциями.
Свои действия хирурги-травматологи Скандинавского Центра Здоровья постоянно контролируют с помощью электронно-оптического преобразователя. Прибор выводит изображение на монитор, давая возможность хирургу качественно совместить отломки и стабилизировать фиксаторы.
Оперативное вмешательство проводят малоинвазивным способом, после которого практически не остается послеоперационных рубцов. Во время операции используются различные виды анестезиологического пособия.
После остеосинтеза плеча пациент находится под наблюдением врача. При стабильном состоянии пациента отпускают домой. В послеоперационном периоде врач проводит контроль состояния, перевязки, рентгенографию с дальнейшим реабилитационным периодом восстановления функции конечности.
Осложнения
Количество возможных осложнений при оперативном малоинвазивном лечении переломов плечевой кости, ключицы в 2—7 раз ниже, чем при использовании обычных методик.
Хирурги Скандинавского Центра Здоровья используют фиксаторы, сделанные из высококачественных материалов, и обладают достаточным опытом проведения таких операций.
Если после операции появились постоянные боль и дискомфорт, развился воспалительный процесс или другие неприятные ощущения — необходимо сразу же сообщить лечащему врачу.
Реабилитация
Использование современных фиксаторов дает возможность приступить к раннему восстановительному лечению. Успех оперативного вмешательства зависит от последующей реабилитации.
В реабилитационную программу Скандинавского Центра Здоровья могут входить:
- лечебная физкультура (в группе или индивидуально);
- рефлексотерапия;
- лечение электротоком (электромиостимуляция);
- водная гимнастика (гидрокинезиотерапия);
- криотерапия;
- лечебный массаж.
Во время реабилитации рекомендуется соблюдать все назначения врача. Физическая нагрузка во время реабилитации должна быть дозированной: это ускорит сращение сломанных костей, восстановление функции плечевого и локтевого суставов в полном объеме.